インフルエンザワクチンの論文を20本以上読んで、ブログでも解説してきました。
これらの論文を読んでいると「Test Negative Control」という手法をとることが多いようです。
なんとなく「Test Negative Control」なんて、英語で書かれていると、スペシャル感が出ていて、すごい手法のように思えてしまうのですが、疫学的な視点からすると、問題のありそうなデザインに思えてしまいました。
「Test Negative Control」は、いわゆる「Hospital Case Control Study」です。つまり、医療機関で行われたCase-control studyです。
この研究デザインに対して、利点と欠点をレビューした論文を見つけたので、今回はこちらを疫学的な視点から解説していこうと思います。
Basic principles of test-negative design in evaluating influenza vaccine effectiveness.Vaccine 35 (2017) 4796–4800
Test Negative Controlに関して、インターネット上で検索すると「インフルエンザワクチンの研究におけるゴールドスタンダード」みたいに書かれているものも発見しましたが、「ゴールドスタンダード」どころか、かなりバイアスが入るリスクがあります。誇張表現に騙されないように注意しましょう。
インフルエンザの研究はRCT、コホート研究、症例対照研究(Case-control study)のいずれかですが、今回は観察研究の問題点に触れつつ、Test-negative controlの問題点を伝えられたらと思います。
コホート研究の問題点
インフルエンザワクチンの有効性を調査する際に、少ないながらもコホート研究がされているものもありました。主に日本の研究です。
コホート研究ができる状況であるならば、ケース・コントロール研究より望ましい手法だとは思います。しかし、アウトカムが「インフルエンザ感染」のように、いつでも起こりうるものだと、少し厄介です。
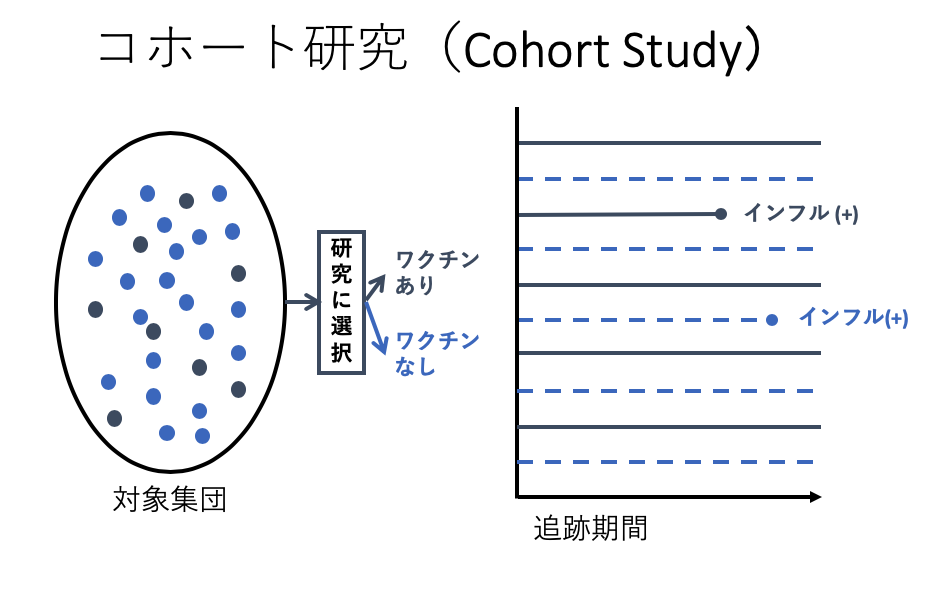
コホート研究というと、
- インフルエンザワクチンを既に接種した人
- インフルエンザワクチンを接種しないと決めた人
の2つのグループに分けて、その後に追跡をします。インフルエンザシーズンは12-3月とすると、約4ヶ月ほどフォローすれば良いのではないでしょうか。インフルエンザワクチンの接種期間を2ヶ月としても、合計で6ヶ月ほどです。
頻回のアウトカムの確認が必要
6ヶ月で完了できると考えると、割とリーズナブルな研究のような気もします。
しかし、インフルエンザは流行期になると、どのタイミングでも起こり得てしまいます。そのため、少なくとも毎週、「発熱がなかったか?」「発熱の場合、受診してインフルエンザの検査をしたのか?」と確認する必要が出てきます。
頻回のアウトカムの確認が必要になるため、思っている以上に時間と確認に必要なコストがかかってしまいそうな印象です。
迅速検査によるバイアス・過小評価
また、迅速検査を使用することになりますが、かねがね感度85%、特異度95%くらいではないでしょうか。タイミングにもよるとは思いますが。
「感度 85%、特異度95%」というと、かなり良さそうに思えてしまいます。しかし、ワクチン効果を5-20%ほど過小評価してしまう可能性があります。
Effects of imperfect test sensitivity and specificity on observational studies of influenza vaccine effectiveness. Vaccine 33 (2015) 1313–1316
自分の統計ソフトでもシミュレーションしてみましたが、同じような結果が出ましたので、またの機会に記事にしようと思います。
また、感度、特異度がワクチン接種したグループと、そうでないグループで変わってしまった場合、さらに話は複雑になります。DAGで表してみると、以下のような情報バイアスおよび過小評価が起こり得ると思います:
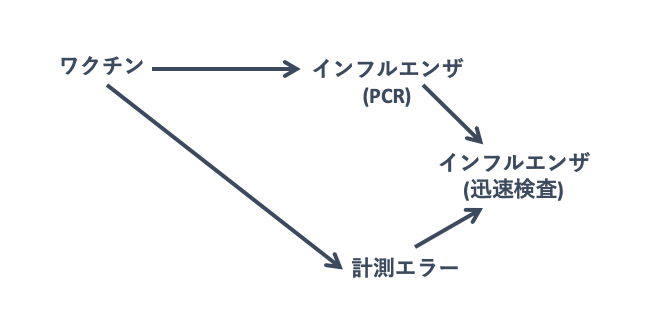
(交絡なし、選択バイアスなしと仮定)
コホート研究でも起こりうる選択バイアス
また、コホート研究でも選択バイアスは起こり得ます。
例えば、ワクチンを受けた人は、仮にインフルエンザに罹患したとしても、1日で症状が軽快してしまったがために、医療機関に受診しなかったとします。
この場合、選択バイアスになります。
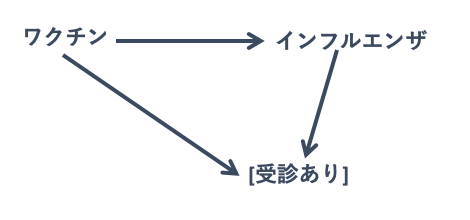
(交絡なし、情報バイアスなしと仮定)
- ワクチン接種グループは、軽症のですみ受診はしないことが多い
- 受診しないので、インフルエンザの診断もされない
この現象が起こると、ワクチン接種をしないグループばかりがインフルエンザと診断されるため、ワクチン効果を過剰評価してしまう可能性があります。
ケース・コントロール研究
ケースコントロール研究についてですが、
- 従来通りのケースコントロール研究
- Test-Negative Control
のいずれかを採用しています。しかし、従来通りの「ケースコントロール研究」をしている研究グループは少なく、2011-14年に行われたFuらの研究がメインです。
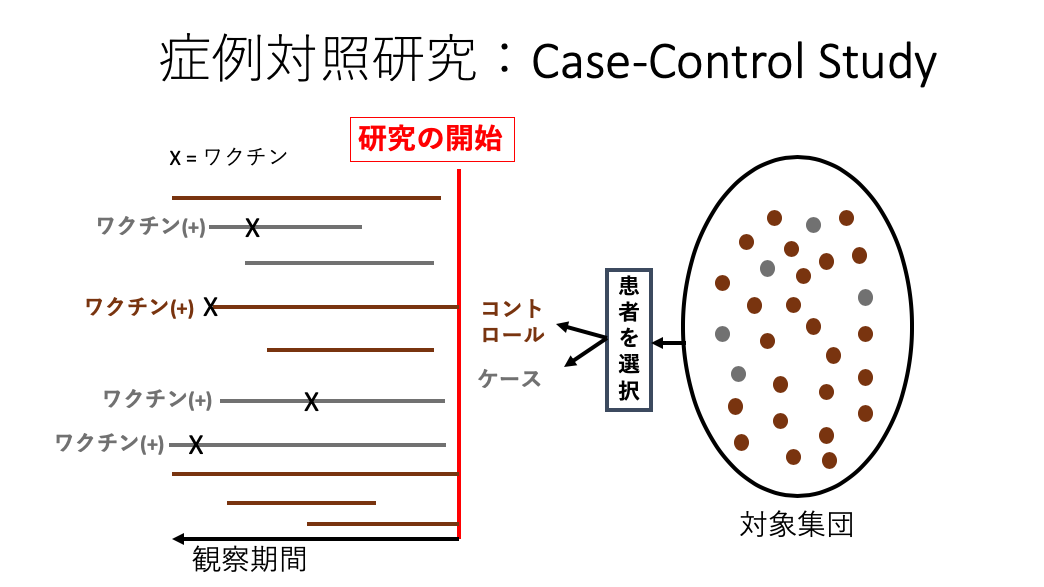
ケースコントロール研究の場合、
- インフルエンザ陽性例をケースと定義する
- コントロールは、インフルエンザにかかりうる集団からサンプルする
- ワクチンの接種の有無を確認する
の3つの手順で行われます。
ここで肝になるのが「インフルエンザにかかりうる集団からサンプル」する方法です。例えば、2011-14年に行われたFuらの研究では、住民登録を使用して、コントロールをサンプルし、ワクチンの接種歴も接種歴の登録簿から確認しています。インフルエンザが発生した地域であれば、基本的にはどの方も罹患しうると思うので、このような方法を取っているのだと思います。
重要なのは「母集団をどのように定義するか」です。
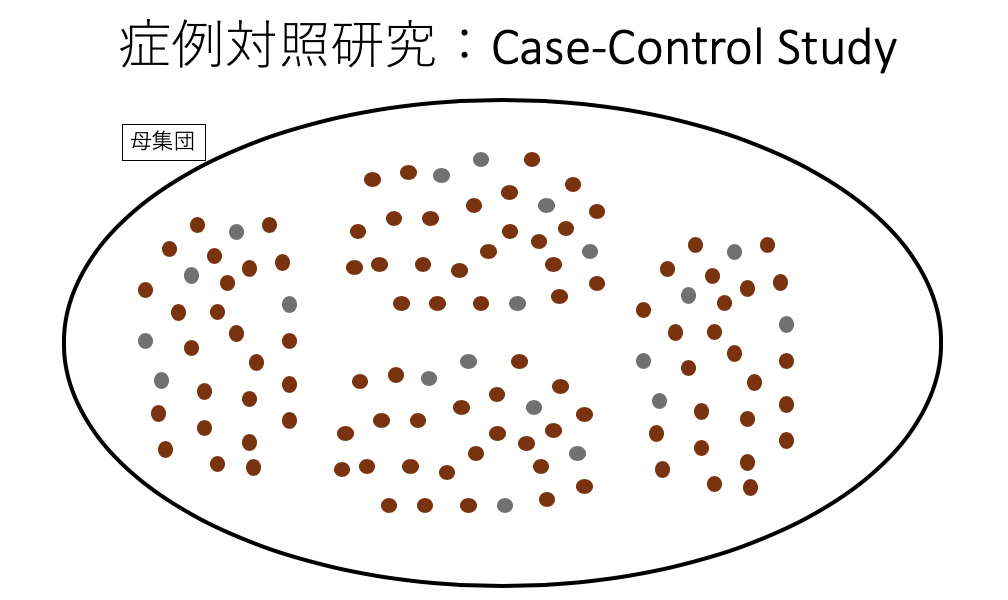
ケース(灰色)が発生しうる集団を想定する必要があるのです。
正しく行われたケースコントロール研究のDAGは以下の通りになります:
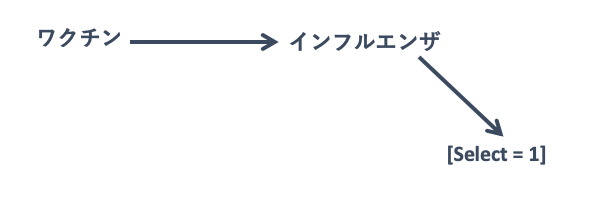
(*注:交絡、情報バイアス、そのほかの選択バイアスはないと仮定)
Test-Negative controlは、Hospital Case-control study
一方で、Test-negative controlは、病院で行われたCase-control studyになります。
この研究では、
- 病院に発熱で受診した人を母集団に定義する
- インフルエンザ陽性者をケースに
- インフルエンザ陰性者をコントロールに
という方法です。
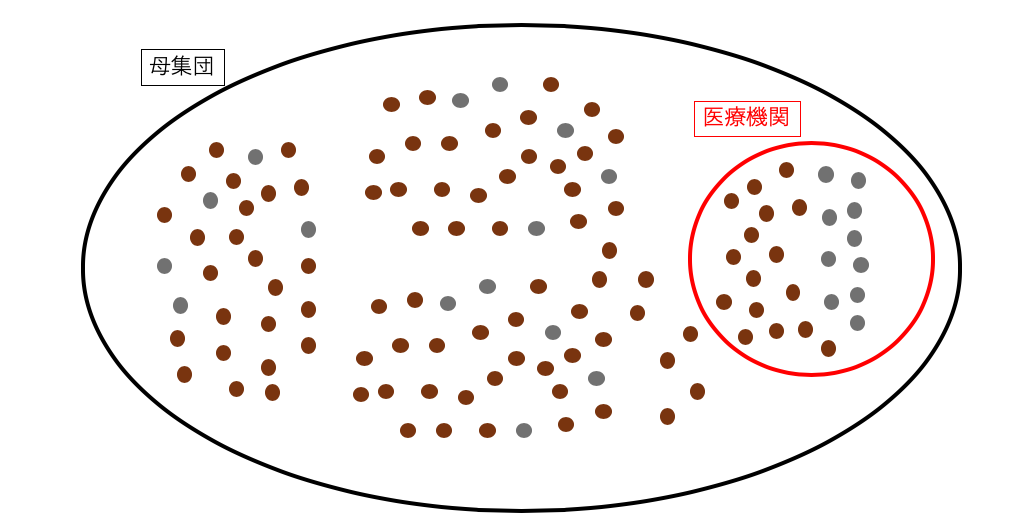
近年、病院にみで行われたcase-control studyは選択バイアスが入りやすく、批判的に捉えられることが多いです。私も同じ考えでいます。
何が問題かというと、コントロールが母集団を反映していない可能性があるからです。
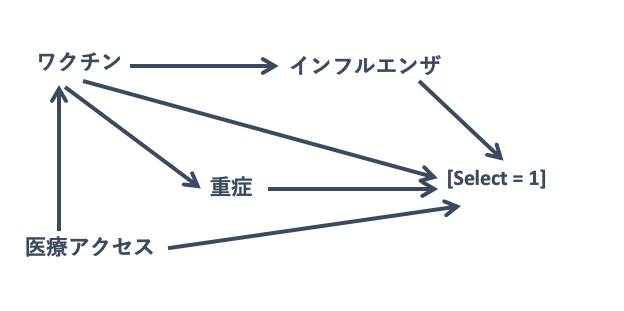
(*注:交絡、情報バイアスはないと仮定)
例えば、ワクチン接種をした人・しない人で重症度が異なり、受診に影響するかもしれません。あるいは、ワクチン接種をする人は、そもそも医療アクセスが良いため、風邪やインフルエンザにかかった場合、受診してインフルエンザと診断される傾向があるのかもしれません。これらは全てバイアスとなります。
迅速検査をTest negative controlで使用する問題点
さらに、迅速検査をtest negative controlで使用すると、さらにバイアスを招く可能性があります。
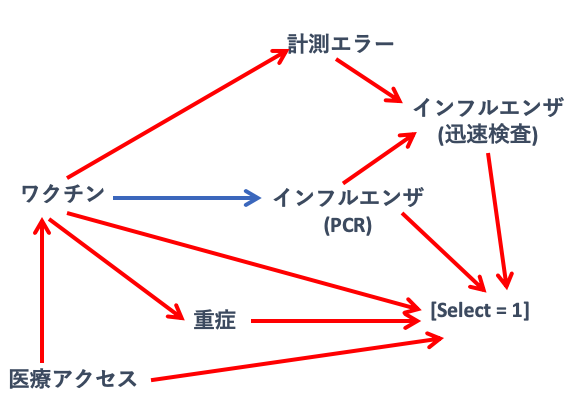
(*注:交絡はないと仮定)
私たちが知りたいのは、ワクチンがインフルエンザ感染に対する予防効果、つまり青い矢印です。
しかし、選択バイアス、計測エラーが入ると、赤経路もみてしまっており、真実(青い矢印)が見えなくなってしまうのです。
迅速検査を用いて、Test-negative control(検査陰性コントロール)を使用することは、バイアスを自ら導入しているようなものなのです。
2015年にRothmanらが行ったシミュレーションによると、Test-negative controlを迅速検査で行った場合、20〜30%ほどワクチンの予防効果を過小評価したとも書かれています。
まとめ
今回は、DAGを用いてインフルエンザワクチンの有効性と研究デザインについて考察しました。
Test-negative controlがスタンダードのように語られてしまうことがあるようですが、私がみるにバイアスを招きやすい研究デザインと思いますし、過去のシミュレーション研究もそれを支持しています。
疫学の基本はこちら↓
DAGと言えばPearl↓
























