- 「咳が出てきたので、咳止めを出して欲しいです」
- 「夜の咳がひどいので、なんとかしてください」
と外来でご相談を受けることが多々あります。
小児の薬で咳止めとして処方できる薬の種類は多くはありません。
2019年度より規制が厳しくなり処方される機会は激減すると思いますが、かつてはコデインを使用している医師もいました。
その他として、デキストロメトルファン(メジコン®︎)やチペピジン(アスベリン®︎)あたりがよく処方されていると思います。
デキストロメトルファンの咳止めとしての強さですが、コデインよりも弱く、チペピジンよりも強いと考える方も少なくないようです。(私もその1人です)
ですが、コデインですら小児の咳止めとしての有効性が1990年代の疑問視されています。
また、デキストロメトルファンは処方薬だけではなく、市販薬にも含まれていることがあるため、咳止めとしての有効性や使用に伴う副作用のリスクは知っておいても良いと思います。
そこで、今回はこちらの論文をピックアップしました。
2004年にアメリカ小児科学会の英文医学誌に掲載された研究論文です。
研究の背景
アメリカにおいても「咳」のため小児科外来や救急外来によく受診されています。
特に夜間に咳は悪化しやすく、子供の睡眠を妨げたり、日中の活動性にも影響するため、心配したご両親が受診をされるのでしょう。
よく処方される咳止め薬としては、コデインやデキストロメトルファンがありますが、これらの薬の有効性については疑問視れています。
また、アメリカ小児科学会(AAP)はこれらの薬の処方については反対する立場をとっています。
デキストロメトルファンの咳止めとしての有効性について
過去、デキストロメトルファンの有効性を検討した研究が複数ありますが、有効性を認めたり、有効性を認めなかったり、と結果はバラバラあです。
これは成人においても同様の傾向にあるようです。
また小児の咳や鼻水に、デキストロメトルファン意外にも、第一世代の抗ヒスタミン薬(ジフェンヒドラミン)が処方されていることもあります。
しかし、この薬の有効性も疑問視されています。
このように有効性がはっきりしないにも関わらず処方されている原因として、患者からの希望、医師による慣習的な処方、あるいはネットなどを介した(間違った)推奨などが影響していると考えられています。
今回の研究の目的
本研究の目的として、デキストロメトルファンやジフェンヒドラミンが小児のかぜの夜間の咳を改善するかどうか、を確認します。
著者らはデキストロメトルファンやジフェンヒドラミンの使用が、夜間の咳や睡眠を改善させると仮定しています。
研究の方法
今回の研究は、
- 2002〜2003年
- ペンシルベニアにある大学付属の小児科
- 2歳〜18歳のかぜの小児
- かぜ症状は7日以下
- 喘息・肺炎・アレルギー性鼻炎などがない
- 抗生剤を処方されていない
を対象として研究をしています。
咳や睡眠の評価について
研究員によって咳や睡眠が評価されています。以下の項目が聴取されています:

(論文のFigure 1より拝借)
- 昨夜の咳の頻度
- 昨夜の咳がどのくらい子供の睡眠の妨げになったか?
- 昨夜の咳がどのくらい保護者の睡眠の妨げになったか?
- 昨夜の咳がどのくらい酷かったですか?
- 昨夜の咳は、どのくらい子供にとって煩わしいものでしたか?
を各項目ごと、7段階で評価されています。
咳の頻度、本人または保護者の睡眠の3項目中2つ以上において、”somewhat”以上の重症度の場合に、本研究に参加としています。
ランダム化の方法
今回の研究はランダム化比較試験(RCT)がメインですが、
- 2−5歳
- 6−11歳
- 12−18歳
の3つのグループに層別化してランダム化を行なっています。
ランダム化によって
- デキストロメトルファン(DM)
- ジフェンヒドラミン(DHT)
- プラセボ(PL) *偽薬のことです
の3グループに分けています。
薬は就寝30分前に内服するように指導されています。
内服後の夜の症状について、後日問診を行なって有効性を評価しています。
研究の結果と考察
100人の患者が参加し、内訳は
- デキストロメトルファン(DM):33人
- ジフェンヒドラミン(DHT):33人
- プラセボ(PL) *偽薬:34人
でした。
それぞれのグループ間で年齢、人種、性別、症状の期間や重症度はほぼ同じでした。
初日と2日目の症状の変化
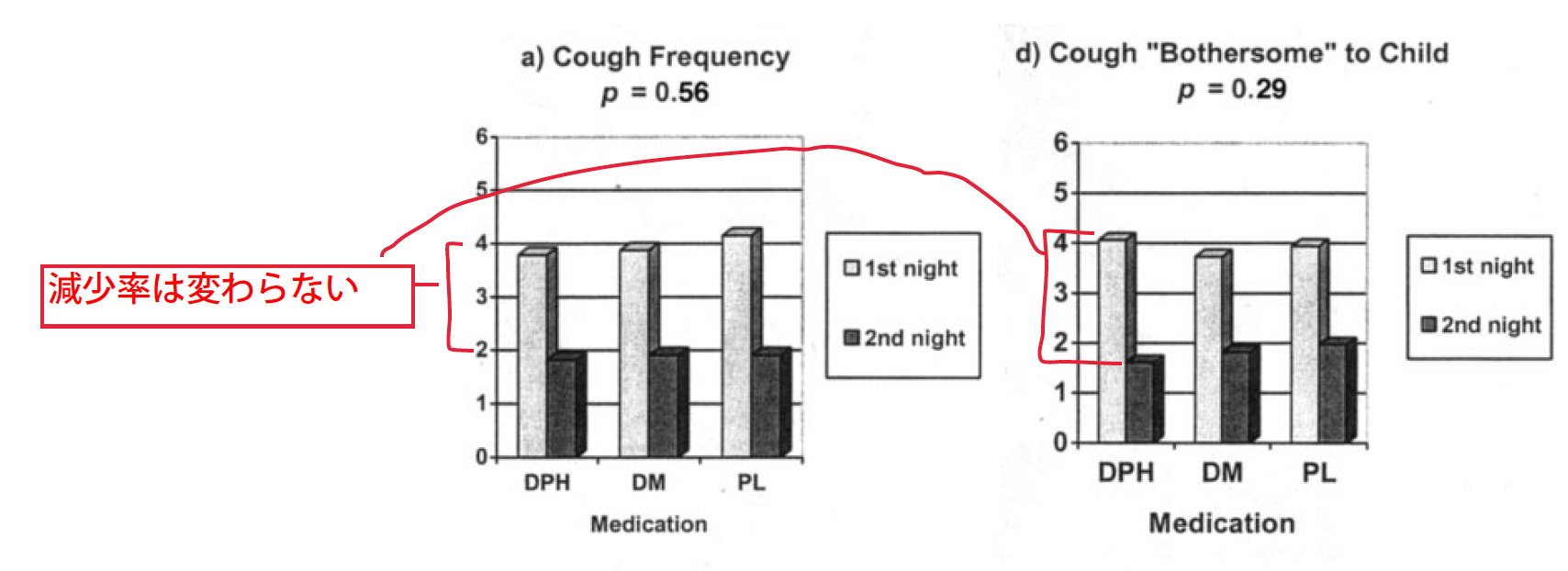
プラセボ群を含み、どのグループでも内服前と後では咳の重症度や睡眠が改善しています。
これは薬の効果というより、かぜの自然経過であったり、医療機関に受診して診察され薬をもらったという安心感やプラセボ効果でしょう。
縦の変化を見てみましょう。
どのグループでも、同じくらいの変化で、統計学的な有意差はありませんでした。
つまり、デキストロメトルファンとプラセボを比較しても、咳の頻度や辛さ、睡眠などの変化は変わらない結果です。
薬の副作用について
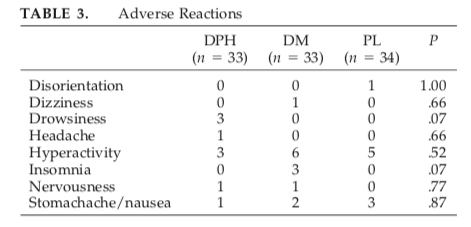
こちらが副作用の報告です。
全体的にサンプル数が足りていない印象を受けます。
(2nd outcomeなので仕方ないですが…)
著者らは
- ジフェンヒドラミン(DPH)に眠気(drowsiness)
- デキストロメトルファン(DM)に不眠(Insomnia)
が統計学的に有意に高かったと記載しています。
しかし、彼らはmethodの項目でα=0.05と指定しており、なぜこのような決断に至ったのか、正直理解しかねる判断と思いました。
副作用をcomposite outcomeにしてみたらどうか?
いろんな副作用をcomposite outcomeにしてみたらどうか検討してみましょう。
Composite outcomeとは、様々なアウトカムを足し合わせた状態をいいます。
今回のケースですと、(どの項目でも構わないので)副作用が報告された人、と一括りにしてみます。
(*上の表で、副作用の報告が個人レベルで重複していない、というやや強い仮定をします)
| DPH | DM | PL | |
| サンプル数 | 33 | 33 | 34 |
| 副作用あり | 9 (27.2%) |
13 (39.4%) |
9 (26.5%) |
| Risk Ratio (95%CI) |
1.03 (0.47, 2.27) |
1.49 (0.74, 3.00) |
Reference |
| P-value | 0,94 | 0.26 | – |
となりました。
DMがRisk Ratio = 1.49とややリスクが上がっていますが、95%CIは1.0をまたいでおり、Composite outcomeにおいても統計学的な有意差はありません。
何れにせよ、abstractのここの記載はやや言い過ぎかと思いました。

まとめ
色々と述べてきましたが、全体としてデキストロメトルファンは夜間の咳とそれに伴う睡眠の質の低下を改善させる効果は今回の研究では認められませんでした。
咳止め効果を謳っていますが、小児の夜間の咳には有効性はやや疑問視されます。
副作用の懸念はありますが、今回の研究のみでは確定的なことを言うのは少し難しいと思いました。
今後、質の高い研究や、メタ解析などを検索していこうと思います。