これまで抗ヒスタミン薬の種類と有効性・副作用について様々な論文を取り上げてきました。
抗ヒスタミンと小児のかぜを研究した論文は複数あり、他のかぜ薬と比較すると割と充実している印象でした。
その反面、有効性はかなり限定的で、例えば数日飲んだからといって、鼻水の改善効果は期待できない研究結果ばかりでした。
また、急性中耳炎や滲出性中耳炎で使用をしてもあまり改善効果は期待できないばかりか、眠気や易刺激性といった副作用のリスクが上昇する懸念もあります。
また、研究の質に疑問点は残るものの、熱性けいれんを誘発させたり、持続時間が長くなる懸念がされています。
抗ヒスタミン薬の種類について
まず抗ヒスタミン薬の種類については、こちらで簡単に解説をしています。手短に解説すると、抗ヒスタミン薬は
- 第一世代
- 第二世代
と分かれています。
非常に大まかに分けると、第一世代の抗ヒスタミン薬は効能が強い反面、副作用もきついです。
特に鎮静性が強いため、内服したお子さんに眠気やふらつきが出やすいです。
一方で第二世代の抗ヒスタミン薬は効能はやや弱いけれども、神経系への副作用は弱いと考えられています。しかし、ケトチフェン(ザジテン®︎)など一部の薬は第一世代の抗ヒスタミン薬と同じくらいの鎮静性があるかもしれません。
抗ヒスタミン薬と小児のかぜ症状について
咳について
これまでの抗ヒスタミン薬のシリーズで個別にはあげてきませんでしたが、抗ヒスタミン薬が夜間の咳を軽快させるかの研究が行われています。
例えばこちらの研究を以前紹介しました。

こちらではデキストロメトルファン vs ジフェンヒドラミン vs プラセボで咳止めの効果を検討しています。
プラセボ(偽薬)と比較して、第一世代の抗ヒスタミン薬であるジフェンヒドラミンの咳止め効果は認めませんでした。

こちらの研究では、プラセボ(デーツシロップ)と比較して、やや咳の症状を抑える印象でした。しかし、咳止め効果としては、蜂蜜より劣っています。
研究数が少ないので確定的なことをいうのは難しいですが、抗ヒスタミン薬の咳止めとしての位置付けは、
- 蜂蜜以下
- プラセボ以上か同等
となります。
これらの研究の問題点としては短期間(一夜)しか行われていない点です。
かぜ症状は少なくとも1週間前後は続きますので、この1夜のみでの評価をどこまで延長して考えてよいのかという疑問は残ります。
かぜ症状全般(咳、鼻汁、倦怠感)
咳という1つの症状でなく、咳・鼻汁・倦怠感などの総合的な症状としてみた研究もありました。

こちらの研究は2〜15歳の小児を対象にしていますが、抗ヒスタミン薬を飲んだグループのほうが、
- かぜ症状の改善が1日ほど早かった
- 鼻汁の量が減る期間が1日ほど早かった
- 治療1週間後に症状が消失する割合が多かった
と出ています。
確かにこの論文だけ読むと抗ヒスタミン薬はかぜの症状緩和に効きそうな印象をもってしまいますが、この研究はいくつか問題点があり批判もされているようです。
例えばランダム化がきちんと行われていたかが明示されていなかったり、対象患者の症状が長すぎる(最大365日)と、様々な疑問が残る結果でした。

こちらの研究は5歳未満の小児を対象に行われたランダム化比較研究です。
こちらの結果によると、抗ヒスタミン薬は
- 内服後3日での鼻水は軽減しない
- 内服後7日では鼻水は治癒しやすい
傾向にあることがわかりました。
後者は論文中に正確のデータ記載がなく、やや疑問が残る内容です。

こちらの研究は抗ヒスタミン薬が小児のかぜ症状に有効かを48時間みています。
どの症状においても、プラセボと比較して有効性を確認することができませんでした。

こちらもアメリカで行われた類似の研究ですが、抗ヒスタミン薬を内服しても48時間後にかぜ症状を軽快させる有効性はありませんでした。
これら4本を総合しても、好意的に見積もっても抗ヒスタミン薬は小児のかぜ症状の軽減には1週間ほど内服をつづけないと、その効果を実感できないかもしれない、ともいえます。
つまり、内服後すぐにその効果を実感できるほどの有効性はなさそうといえます。
抗ヒスタミン薬と滲出性中耳炎について
滲出性中耳炎は中耳に液体が貯留してしまう疾患ですが、抗ヒスタミン薬が長期的に使用されているケースがあります。
抗ヒスタミン薬の有効性を検討した研究は複数ありますので、1つずつまとめていきましょう。

こちらはアメリカのピッツバーグで行われたRCTですが、抗ヒスタミン薬を投与しても
- 4週間後の滲出性中耳炎の治癒率は変わらない
- 投薬終了4週後の再発率も変わらない〜若干高くなる
という結果でした。

こちらの研究では滲出性中耳炎に、プラセボ or 抗菌薬のみ or 抗菌薬 + 抗ヒスタミン薬を投与して4週間後の滲出咳の有無をみています。
抗菌薬に抗ヒスタミンを追加しても、4週間後の治癒率、再発率、聴力にほとんど影響がありませんでした。
また、治療開始後2週間以内に副作用を認める割合が高かったです。

こちらの研究でも抗ヒスタミン薬が滲出性中耳炎に有効かをみています。
7週間ほど追跡して滲出性中耳炎の治癒率をみていますが、有効性を証明することはできませんでした。
この傾向は抗菌薬の先行投与があっても、なくても変わりませんでした。

こちらの研究では抗ヒスタミン薬投与後1年ほど経過をみていますが、滲出性中耳炎による聴力低下や、その結果としておこる学力低下を予防できるような効果は認めませんでした。

こちらの研究では滲出性中耳炎の外科的処置後に抗ヒスタミン薬が有効かみていますが、有効性を確認できませんでした。
これらの研究をまとめると、抗ヒスタミン薬は
- 滲出性中耳炎の治癒率を改善しない
- 滲出性中耳炎の再発率を改善しない(悪化させるかも)
- 滲出性中耳炎後の聴力に影響しない
- 滲出性中耳炎の外科処置後の治癒率を改善しない
と中〜長期的な経過でわかっています。
メタ解析結果について
コクランデータベースに記載されているメタ解析結果もみておきましょう。
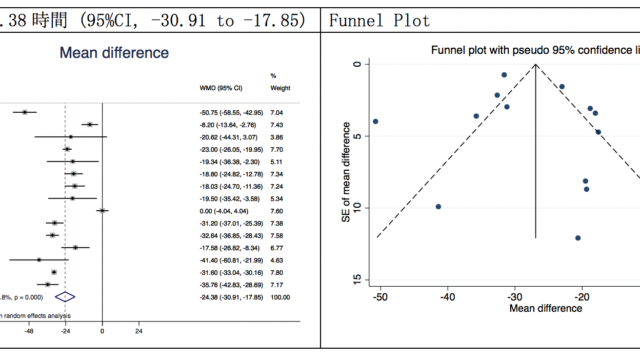
詳しくはこちらのリンクに記載していますが、小児の滲出性中耳炎に抗ヒスタミン薬を使用しても、
- 1ー3ヶ月以内の治癒率はかわらない
- 副作用のリスク(眠気など)は2.5倍ほど上昇する
となっています。
抗ヒスタミン薬と熱性けいれんについて
「乳幼児に第一世代の抗ヒスタミン薬を使用すべきでない」といわれる理由の一つとして、けいれんとの関連性があげられます。以下、2つの視点から解説していこうと思います。
- 抗ヒスタミン薬と熱性けいれんの誘発
- 抗ヒスタミン薬とけいれんの持続時間
抗ヒスタミン薬と熱性けいれんの誘発について

私の知る限り、抗ヒスタミン薬と熱性けいれんの誘発を解析した唯一の研究がこちらです。
やや研究・解析手法に疑問点がありますが、こちらの研究では熱性けいれんで受診した患者は抗ヒスタミン薬の使用率が高かったことが示唆されています。
単施設の少数の観察研究ですので、もう少し規模の大きな研究結果が欲しいところです。
抗ヒスタミン薬とけいれんの持続時間について
抗ヒスタミン薬を飲んでいるほうが、一旦、けいれんがはじまると長引く傾向にあります。
このことを検討した研究が以下の2つになります。


けいれんの持続時間は第一世代 > 第二世代の抗ヒスタミン薬の順に長い可能性も示唆されています。
ただしこの研究結果も少し慎重に解釈したほうがよいかもしれません。いずれの研究も内服中のお子さんは月齢が低い傾向にありました。
このため、月齢が低いため脳が未熟でけいれんが長かったのか、本当に抗ヒスタミン薬によって起こされたものか、はっきりするのは難しいと思いました。
まとめ
現時点でわかっていることを総合的にまとめると、小児のかぜにおける抗ヒスタミン薬は、
- 短期的(2−3日)には症状を改善させない可能性が高い
- 長期的(1週間)に内服すれば、効果があるかもしれない
- 滲出性中耳炎で使用するメリットはなさそう
- 副作用のリスクがある
- けいれんを誘発したり、長引かせたりするかもしれない
といえそうです。